大腸ポリープが2cmなら癌の可能性はどれくらい?
 大腸内視鏡検査で大腸ポリープを指摘された方へ。
大腸内視鏡検査で大腸ポリープを指摘された方へ。
大腸ポリープは大きさにより、癌の可能性が異なるのをご存知だったでしょうか?
1~2cm以下の小さな大腸ポリープでは良性のものが多いのに対し、2cm以上の大きな大腸ポリープでは癌の可能性が高いもの、いわゆる悪性のポリープの頻度が高くなります。
保険診療上も、この2cmで明確に線引きされており、2cm以下のポリープに対する手術と2cm以上の腫瘍に対する手術は別のものと区分されています。
さて、今回のブログでは、大腸ポリープの大きさごとの悪性度、手術の方法について、どこよりもわかりやすく解説していきます。
それでは、どうぞ!
(執筆:消化器病専門医 中村孝彦)
「私も最新の内視鏡手術で2cmの大腸ポリープを取ってもらったのです」
- 大腸ポリープが2cmなら癌の可能性はどれくらい?
- 大腸ポリープ2cm以下の切除は内視鏡手術?
- 大腸ポリープ2cm以上の切除も内視鏡手術なの?
- 大腸ポリープの内視鏡手術の費用は?保険金はおりる?
- 大腸がんの内視鏡手術の適応のステージは?入院期間と費用は?
- 大腸ポリープの内視鏡手術のクリップはどうなる?
- まとめ
大腸ポリープが2cmなら癌の可能性はどれくらい?
大腸ポリープが2cmと言われたときに良性、あるいは悪性の確率はどのくらいなのでしょうか。
癌の可能性がどれほどあるのかは気になりますよね。
がん研有明病院の4年間、合計17,683件の内視鏡的大腸ポリープ切除術データ※1によるとポリープの大きさと癌化率は以下のようになります。
【大腸ポリープの大きさと癌化率】
・大腸ポリープが1cm以下:悪性率 5.2%
・大腸ポリープが1cm以上1.5cm以下:悪性率 37%
・大腸ポリープが1.5cm以上2cm以下:悪性率 44%
・大腸ポリープが2cm以上:悪性率 68%
このデータをみてみると、1cm以下の大腸ポリープのほとんど(9割以上)が良性(大腸腺腫)なのに対し、まず、1cmをこえると癌の可能性が約4割と急上昇します。
大きさが上がるとともに、癌の可能性はどんどん上がり大腸ポリープが2cm以上になると癌の確率は、約7割となり過半数を越えます。
つまり2cmの大腸ポリープの約半数は悪性といえるのです。
大腸ポリープ2cm以下の切除は内視鏡手術?
先にお示ししたがん研有明病院のデータでもお分かりの通り、2cm以下というよりもまず、大腸ポリープが1cm以下か1cm以上かで、かなり悪性率が異なることが分かります。
1cm以下の小型の大腸ポリープの治療
まず、1cm以下の小型の大腸ポリープに対する治療から、みていきましょう。
1cm以下の大腸ポリープに対しては、コールドポリペクトミーという、電気メスを使わない切除術がガイドライン※2では推奨されています。
これは、以下の①、②の理由によるものです。
①1cm以下のポリープは悪性率が5.2%と比較的すくない。
②仮に悪性(癌)でも粘膜内癌といって粘膜の表面に留まっている早期のものがほとんどで、リンパ節転移がすくない。
コールドポリペクトミーは、直径約1cmの細いねじり合わせた輪っか型のワイヤーを使って、物理的にポリープを切除します。
電気メスを使った通電切除をしないことで、出血率が低いこと、切除処置のセットアップが簡便であることが利点です。
これらの利点により、日本の医療機関でも広く普及している手技になっています。
コールドポリペクトミーのデメリットとしては、切除深度の浅さが挙げられます。
コールドポリペクトミーは通電切除をしないために、硬い組織はきれず、基本的には粘膜部分しか切れないのです。
また、通電切除で得られる、熱による腫瘍壊死(癌細胞が死ぬこと)の効果も得られないという問題もあります。
これらの理由から、コールドポリペクトミーの切除対象は、「臨床的に癌の可能性が低いと考えられる直径1cm以下のポリープ」となります。
1~2cmの中型の大腸ポリープの治療
一方、1cm以上、2cm以下の大腸ポリープに対しては、電気メス装置を使った通電切除が可能な輪っか型のワイヤーを使って、熱焼灼による通電切除を行います。
この輪っか型のワイヤーの大きさは、15mm、25mm、35mmなどが一般的です。
この通電切除の手技のことをEMR(イーエムアール)やホットポリペクトミーと呼びます。
EMRは、物理的な切除方法であるコールドポリペクトミーに比べて①深くまで組織を切除できること、②熱焼灼による腫瘍壊死の効果が期待できること、から切除効果が高い手技です。
その一方で、組織の深部まで切除の際の熱エネルギーが伝わるので、切除後に血管が破綻したりして、術後出血などのリスクが上がります。
腫瘍の大きさにもよりますが、概ねコールドポリペクトミーの術後出血は約0~0.3%程度なのに対して、EMRでは約1.1~1.4%(※2)と少し高くなっています。
このように、わずかではありますが、合併症のリスクが上がるため、心疾患や脳疾患などで血液をサラサラにする薬(抗血栓薬)を飲んでいる方などは、少し慎重になる必要があります。
大腸ポリープ2cm以上の切除も内視鏡手術なの?
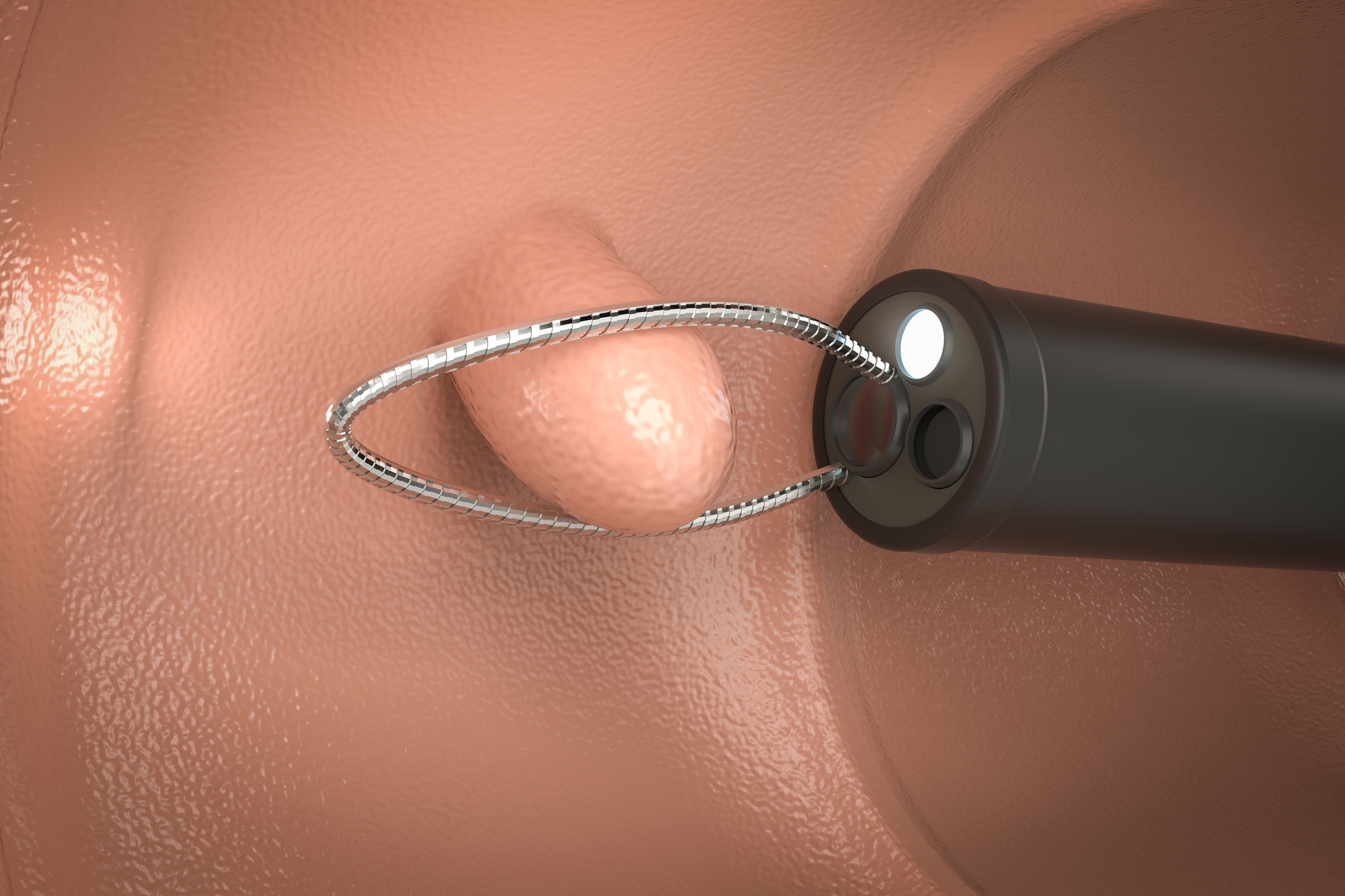
先にお示しした通り、大腸ポリープが2cm以上になると悪性率、つまり癌である確率が68%となります。
つまり、大腸腫瘍(厳密にいうと癌も含まれるため、ここでは大腸ポリープではなく大腸腫瘍という表現を使います)が2cm以上の大きさの場合、良性の大腸ポリープと悪性の大腸癌が含まれるため、医師による臨床的な診断がどちらなのか、あるいは大腸癌の場合、深達度(ステージ)はどのくらいなのか、によって治療方針が異なります。
まず、良性の大腸ポリープまたは、大腸癌でも粘膜に留まっている、もしくはわずかに粘膜を越えている早期大腸癌に対しては、まず内視鏡手術が選択されます。
内視鏡手術の種類は大きくわけて、EMR(イーエムアール)とESD(イーエスディー)の2種類があります。
EMRとESDは、両者とも高周波装置という電気メス装置を使う点では同じです。
しかし、電気メスの形状が大きく異なり、EMRでは下図のように金属製のワイヤー型の電気メスを使って切除します。
内視鏡手術の種類①:EMR(イーエムアール)
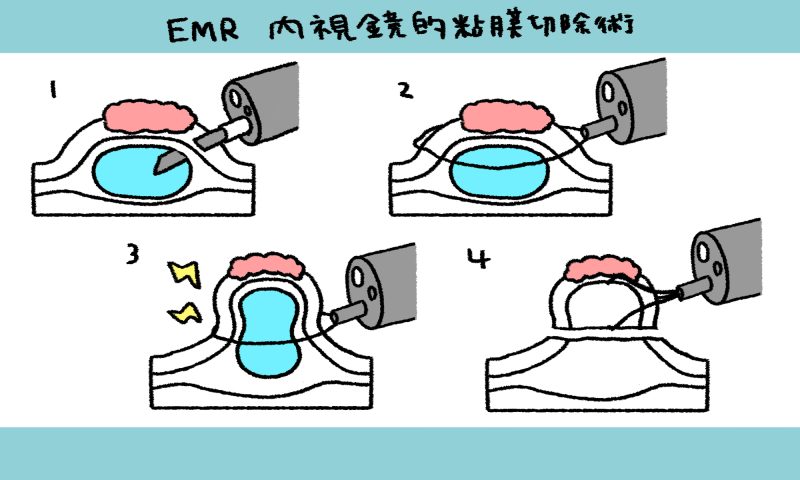 EMRでは手技が比較的簡便である点、切除後の傷口が小さくなる点、合併症のリスクが比較的小さい点など、非常にメリットがある一方、金属製のワイヤーの輪を使う特性上、どうしても輪の大きさによって切除できる病変の大きさに制限ができてしまいます。
EMRでは手技が比較的簡便である点、切除後の傷口が小さくなる点、合併症のリスクが比較的小さい点など、非常にメリットがある一方、金属製のワイヤーの輪を使う特性上、どうしても輪の大きさによって切除できる病変の大きさに制限ができてしまいます。
つまり、ワイヤーの輪の大きさよりも小さい病変しか切除できないということです。
一方で、ESDでは下図の通り、先端にチップのついた特殊なナイフのような電気メスを使って切除を行います。
内視鏡手術の種類②:ESD(イーエスディー)
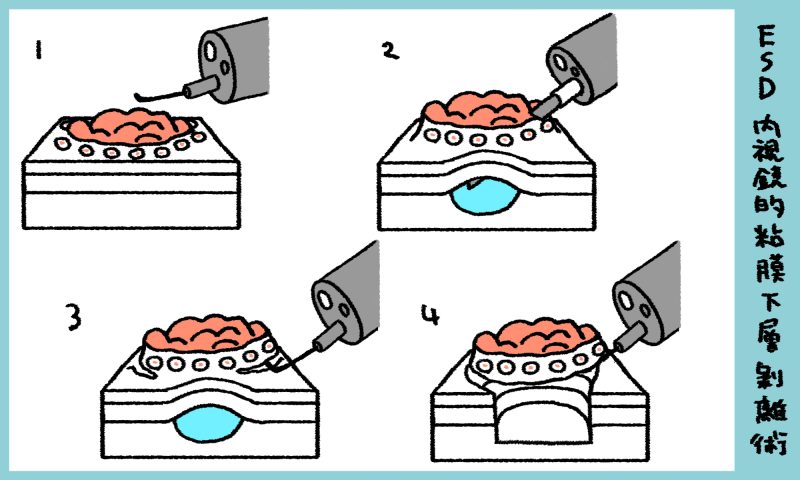 ESDでは、ナイフのような電気メスを使って病変の周囲を切除し、さらに病変の下の組織を剥離していくため、病変の大きさの制限がありません。
ESDでは、ナイフのような電気メスを使って病変の周囲を切除し、さらに病変の下の組織を剥離していくため、病変の大きさの制限がありません。
しかし、EMRはワイヤーの輪をかけて1回の通電操作で切除するため切除時間は5分から10分程度で終わるのですが、ESDではナイフ型の電気メスで少しずつ病変を切除していくため切除時間が長く、1時間から3時間程度かかってしまいます。
また、EMRは病変をしばってから通電するため、切除後の傷口が比較的小さくなる傾向があるのですが、ESDでは病変の周囲を直接切っていくために傷口が大きくなります。
そのため、以下の通り治療の合併症はESDの方が高くなっています(※3)。
【EMRとESDの合併症の比較】
・術中穿孔率
EMR:0.58~0.8%,
ESD:2~14%
・術後出血率
EMR:1.1~1.7%
ESD:0.7~3.1%
ただし、ESDはEMRで治療できない大きな病変や内視鏡手術の難易度の高い病変を対象としていることが多いため、単純比較はできないことにはご留意ください。
大腸がんが疑われた場合にESDがEMRより選択されやすいということはないのですが、大きさが大きくなればなるほど大腸癌の確率は上がるので結果的にはESDの対象となる病変の方が大腸がんは多いです。
一方で、最近、腸管内を生理食塩水で浸した状態でEMRを行う、下図のような水浸下(すいしんか)EMR(:Under water EMR)という新たな技術が登場し、従来はESDで切除していた大きめの病変でも切除できるケースが出てきています。
最新の内視鏡手術:水浸下EMR(Under water EMR)
水浸下EMRの10-19mmの中型大腸ポリープに対する成績を比較した研究※4で、水浸下EMRは従来型EMRに比べて高い一括切除率(89% vs 69%)が示されています。
この研究の中で2cm以上の大型大腸ポリープに対しても、水浸下EMRは従来型EMRに対して、優れた一括切除率を示し、局所再発率も低い(0~5.7%)ことが報告されています。
また、局所再発病変に対して水浸下EMRは従来型病変に対して内視鏡的完全切除率が(89% vs 32%)と有意に優れており、再発病変に対する治療後の再発率は11%(従来型は66%)と有意に低い結果でした。
水浸下EMRの術後出血率は1.4%、穿孔はほとんど報告されていません。(従来型EMRの術後出血率:1.4%、穿孔率:0.3%)
当院、大阪の堺なかむら総合クリニックでは、比較的大型の大腸腫瘍(大腸ポリープまたは大腸がん)に対して、上記の通り良好な治療成績や安全性が多くの研究※4で示されている水浸下EMRによる麻酔を使った日帰り内視鏡手術を行っています。
堺なかむら総合クリニックの楽な内視鏡
大型の大腸ポリープや大腸がんで日帰り内視鏡手術をご希望の方はお気軽にご相談ください。
さて、ここまでは、良性の大腸ポリープ、もしくは早期大腸癌についてお話してきました。
しかし、2cm以上の大腸腫瘍になると、進行大腸癌のことも多くなってきます。
進行大腸癌とは、大腸癌が深く根を張ったように進行して腸管の筋肉の層より深く達した状態です。
この状態になると、すでにリンパ節に転移していることも多くなります。
この状態の大腸癌の治療は外科手術になります。
状態によると抗がん剤を組み合わせることもあります。
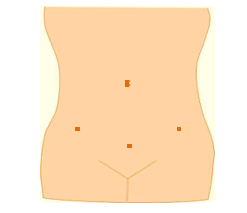
外科手術は、大腸癌の部位にもよりますが、腹腔鏡手術が可能な場合は腹腔鏡手術が選択されます。
腹腔鏡手術は、下図のようにお腹に小さな穴をあけて、そこから腹腔鏡という筒状の手術器具を入れて手術する方法です。
以前は、ステージ1までの早期大腸癌にしか適応がなかったのですが、近年、適応が広がり、一部の施設ではステージ3までの大腸癌に対して腹腔鏡手術で外科手術が行われています。
ただし、手術方法は、腫瘍の部位、ステージ、合併症、患者さんの背景、施設の治療方針など総合的な要素で決定されます。
初めから開腹手術が選択されることもありますし、腹腔鏡手術から開腹手術に移行することもあります。
大腸ポリープの内視鏡手術の費用は?保険金はおりる?

大腸ポリープの治療は、内視鏡手術となります。その正式名称は、「内視鏡的大腸ポリープ・粘膜切除術」です。
大腸ポリープの内視鏡手術の費用は、大腸ポリープの大きさにより異なります。
大腸ポリープの長径が2cm未満の場合は保険点数は5,000点と定められています。
ポリープの切除箇所の数にもよりますが、これは3割負担で自己負担額は、およそ2万円相当になります。
一方、大腸ポリープの長径が2cm以上の場合は保険点数は7,000点と定められており、自己負担額は、およそ3万円相当となります。
大腸ポリープの内視鏡的手術は、検査ではなく手術ですので、がん保険や生命保険、医療保険に加入されている方は手術給付金を請求できるケースがあります。
これは加入されている保険により異なりますので、まずはご加入の保険会社にお問い合わせいただくのが良いかと思われます。
保険会社にお問い合わせ頂き、手術給付金の支給対象であることが確認できたら、次は必要な書類を保険会社から取り寄せていただきます。
保険会社ごとに決まっている所定の書式の診断書をクリニックに提出頂きます。
手術が終わって切除した組織の結果が出た後、医師が手術診断書を発行いたします。
術後、組織の結果が出ていない状態では診断書を発行できないのでご注意ください。
大腸がんの内視鏡手術の適応のステージは?入院期間と費用は?
これまで大腸ポリープの内視鏡手術について解説してきましたが、大腸がんの内視鏡手術についてお話します。
先にお話した通り、大腸ポリープは大きくなるにつれて大腸がんへと発癌する確率が増加します。
大腸がんの内視鏡手術には、EMR(イーエムアール)とESD(イーエスディー)があります。
いずれも、適応のステージはステージ0またはステージ1期の一部です。
これは、大腸がんが腸の粘膜内に止まっているか、あるいはわずかに粘膜の下(粘膜下層とよびます)まで進行している状態です。
癌のステージは、実際は切除してみるまでは分かりませんが、内視鏡でみる腫瘍の見た目である程度、臨床的に進行度を推測することができます。
大腸ポリープの内視鏡手術のクリップはどうなる?
大腸ポリープや大腸がんの内視鏡手術を行った後に、術後の傷口に対して医療用のクリップを使うことがあります。
この医療用クリップは、内視鏡の先端から出して腸の中で傷口を閉じたり、止血をしたりするのに使うもので大きさは1cmにも満たない小さなものです。
大腸ポリープの内視鏡手術のクリップはどうなるんですか、と患者様からよく質問をうけます。
腕や足を怪我したときに針糸で縫合した場合、1週間から2週間後に抜糸するのが通常なので、この医療用クリップも抜糸しなくていいのか、と思われるのは自然なことです。
しかし、その心配はいりません。
この内視鏡手術後に使われるクリップは、クリップで縫合した傷口がふさがったら自然に脱落して便とともに排出される仕組みになっているのです。
そのため術後に、針糸のために再度クリニックを受診する必要はないのです。
【 まとめ 】
いかがでしたでしょうか。
今回は、大腸ポリープや大腸がんの内視鏡手術というテーマでお話しました。
大腸内視鏡検査で大腸ポリープや大腸癌を指摘された方で、内視鏡手術を考えておられる方にとって参考になれば幸いです。
大阪の堺なかむら総合クリニックは女性医師常勤のクリニックで、下剤を飲まずに麻酔で眠ったまま大腸内視鏡検査を受けられる「下剤を飲まない大腸内視鏡検査」や、麻酔を使った大腸内視鏡検査を行っています。
下剤を飲むのが辛くて下剤を飲まない大腸内視鏡検査をご希望の方、大阪エリアで麻酔を使った楽な大腸内視鏡検査、内視鏡手術をご希望の方はお気軽にご相談ください。
 「大腸ポリープの内視鏡手術を考えている方は当院へご相談を!」
「大腸ポリープの内視鏡手術を考えている方は当院へご相談を!」
【このページの参考文献】
※1 https://www.jfcr.or.jp/hospital/cancer/type/colon/001.html
※2 大腸cold polypectomy ガイドライン(大腸 ESD/EMR ガイドライン追補)日本消化器内視鏡学会雑誌 Vol. 63(5), May. 2021
※3 大腸 ESD/EMR ガイドライン(第2版)日本消化器内視鏡学会雑誌 Vol. 61(6), Jun. 2019
※4 Takeuchi, Y., Shichijo, S., Uedo, N. and Ishihara, R. (2022), Underwater endoscopic mucosal resection for colorectal lesions: Can it be an “Underwater” revolution?. DEN Open, 2: e84.










